| 150.000 CITOYENS SANS VISAGE | Actualité Vu 38935 fois
Article N°23623
QUOI APRES L’HÔPITAL PSYCHIATRIQUE ? MAS, FAM et autres dispositifs médico-sociaux
Quelles alternatives de prise en charge du handicap psychique sévère
à la sortie de l’hôpital public ?
MAS, FAM et autres dispositifs médico-sociaux
à la sortie de l’hôpital public ?
MAS, FAM et autres dispositifs médico-sociaux
Sous l’égide du Conseil national handicap (Cnh) a été organisée le 20 septembre 2019 la deuxième journée de rencontre à la clinique de Chailles « La Chesnaie »

près de Blois (41) sur le double thème indiqué en titre.
L’ESSENTIEL
Le Collectif 100.000 handicapés psychiatriques à l’abandon poursuit son état des lieux quant aux solutions post-hospitalières pour les personnes vivant un handicap lourd lié à des psychoses sévères et chroniques, solutions dont le besoin est incontournable puisque les hôpitaux psychiatriques publics mais aussi privés sont appelés à ne traiter que la crise. Le Collectif a organisé une première session sur la psychothérapie institutionnelle (PI) d’aujourd’hui à la clinique de Chailles (41), puis, profitant de l’hospitalité offerte par cette dernière, une deuxième session dont voici le compte-rendu, consacré à un deuxième type d’établissements aval, les établissements médico-sociaux avec hébergement, plus particulièrement les MAS (maisons d’accueil spécialisées) et les FAM (foyers d’accueil médicalisés), toujours sous l’angle de l’accueil des handicapés psychiques sévères.
Les établissements de PI, relevant du secteur sanitaire, se font rares et « n’ont pas la cote » auprès des ARS, ce qui ne laisse pas de surprendre tant leurs performances thérapeutiques et économiques sont efficaces. La visite de la clinique de La Chesnaie par le Pr Boulenger et le Dr Salbreux à l’occasion de la présente session a permis de confronter à plusieurs égards, en tant que solution post hospitalières, les MAS et les FAM avec les cliniques privées de psychothérapie (ou psychiatrie) institutionnelle1.
Le Pr Boulenger, expert dans le domaine en sa qualité de médecin-conseil d’une importante association médico-sociale, a évoqué la façon dont les patients sont ou devraient être pris en charge, dans quelles durées et avec quelles perspectives de retour vers une certaine autonomie. Malgré la réalité des soins apportés aux résidents, la porte de sortie quasi unique des MAS est le décès de l’usager . Les FAM, destinés à des handicaps moins prononcés, offrent d’autres perspectives en aval, mais les structures des deux types sont saturées et de toute façon n’offrent que moins de 7.000 places2 à la population qui nous occupe (rappelons qu’on estime à plus de 150.000 le nombre de personnes handicapées psychiatriques non ou insuffisamment prises en charge3). Les établissements médico-sociaux relèvent de la politique sociale des départements, ainsi que d’initiatives privées voire publiques, mais aussi, pour les MAS et les FAM, des ARS car les soins y sont financièrement pris en charge par l’Assurance Maladie.
En termes de thérapies, les trois médecins participants au débat, le Pr Boulenger, le Dr Salbreux et le Dr Place (l’hôte de la journée) ont échangé sur la PI4 mais aussi sur les TCC et la remédiation cognitive, autre domaine d’expertise du Pr Boulenger. Ces thérapies, insuffisamment répandues, sont pourtant efficaces pour faire gagner au patient souffrant de troubles cognitifs, y compris résultant d’une psychose, une plus grande autonomie dans la gestion de sa vie quotidienne pratique.
L’ESSENTIEL
Le Collectif 100.000 handicapés psychiatriques à l’abandon poursuit son état des lieux quant aux solutions post-hospitalières pour les personnes vivant un handicap lourd lié à des psychoses sévères et chroniques, solutions dont le besoin est incontournable puisque les hôpitaux psychiatriques publics mais aussi privés sont appelés à ne traiter que la crise. Le Collectif a organisé une première session sur la psychothérapie institutionnelle (PI) d’aujourd’hui à la clinique de Chailles (41), puis, profitant de l’hospitalité offerte par cette dernière, une deuxième session dont voici le compte-rendu, consacré à un deuxième type d’établissements aval, les établissements médico-sociaux avec hébergement, plus particulièrement les MAS (maisons d’accueil spécialisées) et les FAM (foyers d’accueil médicalisés), toujours sous l’angle de l’accueil des handicapés psychiques sévères.
Les établissements de PI, relevant du secteur sanitaire, se font rares et « n’ont pas la cote » auprès des ARS, ce qui ne laisse pas de surprendre tant leurs performances thérapeutiques et économiques sont efficaces. La visite de la clinique de La Chesnaie par le Pr Boulenger et le Dr Salbreux à l’occasion de la présente session a permis de confronter à plusieurs égards, en tant que solution post hospitalières, les MAS et les FAM avec les cliniques privées de psychothérapie (ou psychiatrie) institutionnelle1.
Le Pr Boulenger, expert dans le domaine en sa qualité de médecin-conseil d’une importante association médico-sociale, a évoqué la façon dont les patients sont ou devraient être pris en charge, dans quelles durées et avec quelles perspectives de retour vers une certaine autonomie. Malgré la réalité des soins apportés aux résidents, la porte de sortie quasi unique des MAS est le décès de l’usager . Les FAM, destinés à des handicaps moins prononcés, offrent d’autres perspectives en aval, mais les structures des deux types sont saturées et de toute façon n’offrent que moins de 7.000 places2 à la population qui nous occupe (rappelons qu’on estime à plus de 150.000 le nombre de personnes handicapées psychiatriques non ou insuffisamment prises en charge3). Les établissements médico-sociaux relèvent de la politique sociale des départements, ainsi que d’initiatives privées voire publiques, mais aussi, pour les MAS et les FAM, des ARS car les soins y sont financièrement pris en charge par l’Assurance Maladie.
En termes de thérapies, les trois médecins participants au débat, le Pr Boulenger, le Dr Salbreux et le Dr Place (l’hôte de la journée) ont échangé sur la PI4 mais aussi sur les TCC et la remédiation cognitive, autre domaine d’expertise du Pr Boulenger. Ces thérapies, insuffisamment répandues, sont pourtant efficaces pour faire gagner au patient souffrant de troubles cognitifs, y compris résultant d’une psychose, une plus grande autonomie dans la gestion de sa vie quotidienne pratique.
ET POUR PLUS DE DETAILS
Le contexte :
Si le besoin d’une refonte de la psychiatrie publique fait désormais l’unanimité, c’est beaucoup moins vrai pour les solutions envisagées : comme le rôle de l’hôpital public est de plus en plus restreint à la prise en charge des urgences et des premiers soins (essentiellement médicamenteux) de courte durée (les psychothérapies y sont de plus en plus rarement pratiquées, trop « chronophages »), pour l’aval l’accent reste mis par les autorités de tutelle sur le « tout ambulatoire », au nom d’une société « inclusive » (i.e. les malades/handicapés retournent dans leur milieu habituel après l’hospitalisation). Or cette prise en charge ambulatoire est inadaptée aux personnes handicapées psychiques les plus lourdement atteintes, et les exclut au lieu de les inclure : au moins 150.000 d’entre elles sont à l’abandon du système de soins, et les autres sont trop souvent victimes du "syndrome des portes tournantes"5 (allers et retours vers et de l’hôpital). Avec parfois des résultats dramatiques comme l’a illustré l’incendie de la rue Erlanger à Paris, un exemple parmi tant d’autres.
Pour ces personnes, il n’y a toujours aucune réponse des pouvoirs publics à la question : QUOI APRES L’HOPITAL PSYCHIATRIQUE ?, autres que le renvoi aux familles des patients, le bénévolat associatif ou des structures alternatives numériquement complètement débordées, et pour cause : selon l’IRDES 13.000 lits en structures alternatives ont été créés entre 1990 et 2011 pour 65.000 suppressions en hospitalisation sur la même durée (voir encadré).
Rappelons que la première journée (26/04/2019) avait porté, autour du Pr Antoine PELISSOLO (CHU Créteil) sur la psychothérapie institutionnelle (PI) aujourd’hui, et permis de découvrir ou redécouvrir l’outil thérapeutique et de ré-autonomisation très efficace qu’elle constitue, dont la performance est très loin de l’image d’obsolescence qu’on lui assigne trop souvent. Cette session a permis d’appréhender le fonctionnement d’une clinique privée indépendante comme celle de Chailles, et par contraste, à l’occasion des échanges, les contraintes fondamentalement budgétaires qui pèsent sur le secteur public, manque de moyens humains, manque de temps à consacrer à chaque patient, et leurs conséquences sur la qualité et la durée de sa prise en charge (urgentisme, thérapies chimiques, marginalisation des psychothérapies…).
L’évènement :
Lors de son invitation à présider cette rencontre, le Pr Boulenger en avait lui-même posé le contour du contenu : « il serait à mon avis important d’aborder le problème du rôle des établissements médico-sociaux dans le parcours des psychotiques et celui de leur nécessaire spécialisation dans le domaine du Handicap Psychique... »
Les intervenants :

Le Pr Jean-Philippe Boulenger, aux nombreux titres universitaires6, est bien placé pour évoquer le rôle des établissements médico-sociaux dans le cadre du thème de cette deuxième journée d’échange. Il est aujourd’hui médecin-conseil d’une importante association régionale basée à Marvejols (48), le Clos du Nid (20 établissements et services médico-sociaux – dont 3 MAS, et 2 FAM7, plus de 800 salariés, plus de 1000 usagers).

A ses côtés, le Dr Roger SALBREUX, éminent pédopsychiatre aux titres si nombreux qu’il est difficile d’être exhaustif8, entre autres fondateur de l’AsPi, Association scientifique de Psychiatrie institutionnelle. Il fait figure de pionnier dans l’application précoce des méthodes de la psychiatrie institutionnelle aux enfants et dans l’émergence de la notion de handicap résultant des atteintes psychiques et mentales.

Si le besoin d’une refonte de la psychiatrie publique fait désormais l’unanimité, c’est beaucoup moins vrai pour les solutions envisagées : comme le rôle de l’hôpital public est de plus en plus restreint à la prise en charge des urgences et des premiers soins (essentiellement médicamenteux) de courte durée (les psychothérapies y sont de plus en plus rarement pratiquées, trop « chronophages »), pour l’aval l’accent reste mis par les autorités de tutelle sur le « tout ambulatoire », au nom d’une société « inclusive » (i.e. les malades/handicapés retournent dans leur milieu habituel après l’hospitalisation). Or cette prise en charge ambulatoire est inadaptée aux personnes handicapées psychiques les plus lourdement atteintes, et les exclut au lieu de les inclure : au moins 150.000 d’entre elles sont à l’abandon du système de soins, et les autres sont trop souvent victimes du "syndrome des portes tournantes"5 (allers et retours vers et de l’hôpital). Avec parfois des résultats dramatiques comme l’a illustré l’incendie de la rue Erlanger à Paris, un exemple parmi tant d’autres.
Pour ces personnes, il n’y a toujours aucune réponse des pouvoirs publics à la question : QUOI APRES L’HOPITAL PSYCHIATRIQUE ?, autres que le renvoi aux familles des patients, le bénévolat associatif ou des structures alternatives numériquement complètement débordées, et pour cause : selon l’IRDES 13.000 lits en structures alternatives ont été créés entre 1990 et 2011 pour 65.000 suppressions en hospitalisation sur la même durée (voir encadré).
Rappelons que la première journée (26/04/2019) avait porté, autour du Pr Antoine PELISSOLO (CHU Créteil) sur la psychothérapie institutionnelle (PI) aujourd’hui, et permis de découvrir ou redécouvrir l’outil thérapeutique et de ré-autonomisation très efficace qu’elle constitue, dont la performance est très loin de l’image d’obsolescence qu’on lui assigne trop souvent. Cette session a permis d’appréhender le fonctionnement d’une clinique privée indépendante comme celle de Chailles, et par contraste, à l’occasion des échanges, les contraintes fondamentalement budgétaires qui pèsent sur le secteur public, manque de moyens humains, manque de temps à consacrer à chaque patient, et leurs conséquences sur la qualité et la durée de sa prise en charge (urgentisme, thérapies chimiques, marginalisation des psychothérapies…).
L’évènement :
Lors de son invitation à présider cette rencontre, le Pr Boulenger en avait lui-même posé le contour du contenu : « il serait à mon avis important d’aborder le problème du rôle des établissements médico-sociaux dans le parcours des psychotiques et celui de leur nécessaire spécialisation dans le domaine du Handicap Psychique... »
Les intervenants :

Le Pr Jean-Philippe Boulenger, aux nombreux titres universitaires6, est bien placé pour évoquer le rôle des établissements médico-sociaux dans le cadre du thème de cette deuxième journée d’échange. Il est aujourd’hui médecin-conseil d’une importante association régionale basée à Marvejols (48), le Clos du Nid (20 établissements et services médico-sociaux – dont 3 MAS, et 2 FAM7, plus de 800 salariés, plus de 1000 usagers).

A ses côtés, le Dr Roger SALBREUX, éminent pédopsychiatre aux titres si nombreux qu’il est difficile d’être exhaustif8, entre autres fondateur de l’AsPi, Association scientifique de Psychiatrie institutionnelle. Il fait figure de pionnier dans l’application précoce des méthodes de la psychiatrie institutionnelle aux enfants et dans l’émergence de la notion de handicap résultant des atteintes psychiques et mentales.

Le Dr Jean-Louis PLACE, médecin-chef et directeur de la Clinique de Chailles, était l’hôte de la rencontre, avant laquelle il a pu faire visiter l’établissement au Pr Boulenger et au Dr Salbreux et leur en décrire le fonctionnement, ouvrant un riche échange de vue sur la PI et sur les autres thérapies, notamment de remédiation cognitive et les techniques cognitivo-comportementales..

Autour de la table participaient également au débat Mme Claude HOVHANESSIAN-GANDILLON, administratrice du Conseil national handicap en charge de la Santé, porte-parole du Collectif 100.000 handicapés psychiatriques à l’abandon, ancienne Directrice du Label du Journal ELLE et des titres associés, co-organisatrice de l’évènement ; M. Hervé GANDILLON, coordinateur du Collectif 100.000 handicapés psychiatriques à l’abandon, HEC, ancien industriel, ancien consultant, co-organisateur de l’évènement.
Le débat :
Pour lancer la discussion, les animateurs rappellent au Pr Boulenger cette citation de lui-même dans une communication préalable : « l’orientation des patients chroniques se fait ici9 – comme dans la plupart des régions de France – vers des MAS, des FAM et des foyers de vie (…) mais ces structures sont (…) pour la plupart saturées et ne se vident malheureusement qu’au rythme des décès ! (…) Il faut absolument y former les professionnels aux pathologies psychiatriques chroniques, ce qui commence à se faire mais est encore trop limité. »
Cette communication rappelée, le Pr Boulenger résume de façon claire et simplifiée la situation :
En aval de l’hospitalisation en psychiatrie, le secteur médico-social propose aux personnes lourdement handicapées qui ne peuvent vivre seules10 quatre types de solutions avec hébergement adaptés à leur degré d’autonomie, soit du plus fort au plus faible :
L’orientation entre ces solutions est déterminée pour chaque personne par la CDAPH (ex COTOREP) sur dossier (elle détermine en même temps le droit à l’AAH). C’est aux établissements sanitaires et/ou aux familles de rechercher les places disponibles dans les établissements médico-sociaux plus ou moins proches.
Le turn-over dans ces établissements est très faible, souligne le Pr Boulenger. Dans une MAS d’une soixantaine de lits, il est, au mieux, de 2 ou 3 places par an, la plupart du temps rendues disponibles par des décès. Et en effet, confirme la CNSA, le taux d’occupation moyen en MAS et FAM est de 93 %12, c’est-à-dire pratiquement au niveau de saturation. Autrement dit les MAS et les FAM sont des « voies de garage13 » médicalisées, des sortes d’EHPAD pour personnes handicapées psychiques et/ou mentales. C’est pourquoi, précise le Pr Boulenger, les gestionnaires de ces établissements sont à la recherche de nouvelles solutions pour accélérer le turn-over en aval, on pense effectivement à des EHPAD (ou des sections d’EHPAD) spécialisés pour ces personnes handicapées psychiques vieillissantes, où le taux d’encadrement et donc le coût sont bien inférieur. Il arrive aussi qu’au sortir de l’hôpital psychiatrique, faute de places en MAS, FAM ou foyer de vie (les listes d’attente y sont très longues), on adresse directement les patients en EHPAD même avant l’âge normal.
Quelques chiffres sur les MAS et les FAM14
Selon la CNSA15, en 2016, le répertoire national FINESS dénombrait 688 MAS (+ 38 depuis 2010), soit environ 22 500 lits (+ 5 800 depuis 2010) et.844 FAM (+ 134 depuis 2010) soit plus de 29.000 lits (+10 000 depuis 2010). Une centaine de nouveaux établissements se créaient chaque année jusqu’en 2011, 1/3 de MAS et 2/3 de FAM, mais le chiffre des créations (toutes catégories de handicaps confondues) ralentit voire stagne depuis 201216.
Un document de la DREES17 indique que le polyhandicap et les déficits intellectuels se voyaient attribuer l’immense majorité des places (71% en MAS, 39% en FAM et 50% en foyers de vie), tandis que les « déficiences psychiques » (prudence sur les termes) se voyaient attribuer 2% des lits en MAS (+ 11% si associés à des déficits intellectuels, et + 51% pour les TED et l’autisme), 5 % en FAM (+ 10 % si associés à des déficits intellectuels et + 11% pour les TED et l’autisme) et 4 % en foyers de vie (+ 35% si associés à des déficits intellectuels)18. Une étude de l’IRDES de 2012 dénombre pour la France 11.619 places extra hospitalières dans le champ psychiatrique19, dont : 2 793 places en accueil familial thérapeutique, 1 056 places en appartement thérapeutique, 1 619 places en centre de postcure, 6 150 places en foyers d’accueil médicalisés et maisons d’accueil spécialisées.

Autour de la table participaient également au débat Mme Claude HOVHANESSIAN-GANDILLON, administratrice du Conseil national handicap en charge de la Santé, porte-parole du Collectif 100.000 handicapés psychiatriques à l’abandon, ancienne Directrice du Label du Journal ELLE et des titres associés, co-organisatrice de l’évènement ; M. Hervé GANDILLON, coordinateur du Collectif 100.000 handicapés psychiatriques à l’abandon, HEC, ancien industriel, ancien consultant, co-organisateur de l’évènement.
Le débat :
Pour lancer la discussion, les animateurs rappellent au Pr Boulenger cette citation de lui-même dans une communication préalable : « l’orientation des patients chroniques se fait ici9 – comme dans la plupart des régions de France – vers des MAS, des FAM et des foyers de vie (…) mais ces structures sont (…) pour la plupart saturées et ne se vident malheureusement qu’au rythme des décès ! (…) Il faut absolument y former les professionnels aux pathologies psychiatriques chroniques, ce qui commence à se faire mais est encore trop limité. »
Cette communication rappelée, le Pr Boulenger résume de façon claire et simplifiée la situation :
En aval de l’hospitalisation en psychiatrie, le secteur médico-social propose aux personnes lourdement handicapées qui ne peuvent vivre seules10 quatre types de solutions avec hébergement adaptés à leur degré d’autonomie, soit du plus fort au plus faible :
- Le foyer d’hébergement pour les plus autonomes ayant néanmoins un besoin d’encadrement, avec proposition de placement en ESAT (ex-CAT) ;
- Le foyer de vie accueille les moins autonomes, ne pouvant travailler, s’ils ne nécessitent pas de soins médicaux spécifiques ;
- Le foyer d’accueil médicalisé (FAM), qui, comme son nom l’indique, fournit un toit plus un support médical ;
- La maison d’accueil spécialisée (MAS), qui reçoit les personnes les moins autonomes, et où l’équipe de soignants est la plus conséquente : éducateurs, infirmiers, aides médico-psychologiques, médecins y compris psychiatres (à temps partiel)…
L’orientation entre ces solutions est déterminée pour chaque personne par la CDAPH (ex COTOREP) sur dossier (elle détermine en même temps le droit à l’AAH). C’est aux établissements sanitaires et/ou aux familles de rechercher les places disponibles dans les établissements médico-sociaux plus ou moins proches.
Le turn-over dans ces établissements est très faible, souligne le Pr Boulenger. Dans une MAS d’une soixantaine de lits, il est, au mieux, de 2 ou 3 places par an, la plupart du temps rendues disponibles par des décès. Et en effet, confirme la CNSA, le taux d’occupation moyen en MAS et FAM est de 93 %12, c’est-à-dire pratiquement au niveau de saturation. Autrement dit les MAS et les FAM sont des « voies de garage13 » médicalisées, des sortes d’EHPAD pour personnes handicapées psychiques et/ou mentales. C’est pourquoi, précise le Pr Boulenger, les gestionnaires de ces établissements sont à la recherche de nouvelles solutions pour accélérer le turn-over en aval, on pense effectivement à des EHPAD (ou des sections d’EHPAD) spécialisés pour ces personnes handicapées psychiques vieillissantes, où le taux d’encadrement et donc le coût sont bien inférieur. Il arrive aussi qu’au sortir de l’hôpital psychiatrique, faute de places en MAS, FAM ou foyer de vie (les listes d’attente y sont très longues), on adresse directement les patients en EHPAD même avant l’âge normal.
Quelques chiffres sur les MAS et les FAM14
Selon la CNSA15, en 2016, le répertoire national FINESS dénombrait 688 MAS (+ 38 depuis 2010), soit environ 22 500 lits (+ 5 800 depuis 2010) et.844 FAM (+ 134 depuis 2010) soit plus de 29.000 lits (+10 000 depuis 2010). Une centaine de nouveaux établissements se créaient chaque année jusqu’en 2011, 1/3 de MAS et 2/3 de FAM, mais le chiffre des créations (toutes catégories de handicaps confondues) ralentit voire stagne depuis 201216.
Un document de la DREES17 indique que le polyhandicap et les déficits intellectuels se voyaient attribuer l’immense majorité des places (71% en MAS, 39% en FAM et 50% en foyers de vie), tandis que les « déficiences psychiques » (prudence sur les termes) se voyaient attribuer 2% des lits en MAS (+ 11% si associés à des déficits intellectuels, et + 51% pour les TED et l’autisme), 5 % en FAM (+ 10 % si associés à des déficits intellectuels et + 11% pour les TED et l’autisme) et 4 % en foyers de vie (+ 35% si associés à des déficits intellectuels)18. Une étude de l’IRDES de 2012 dénombre pour la France 11.619 places extra hospitalières dans le champ psychiatrique19, dont : 2 793 places en accueil familial thérapeutique, 1 056 places en appartement thérapeutique, 1 619 places en centre de postcure, 6 150 places en foyers d’accueil médicalisés et maisons d’accueil spécialisées.
Les chiffres parlent d’eux-mêmes et confirment donc les affirmations du Pr Boulenger : l’offre médico-sociale avec hébergement adaptée à la psychiatrie est infime par rapport aux besoins de placements post-hospitaliers, tant quantitativement que qualitativement (i.e. avec une spécialisation insuffisante).
Après ce descriptif résumé, le débat s’oriente vers les perspectives d’avenir, sachant que le Pr Boulenger participe à l’élaboration du PTSM de son territoire. Les animateurs sollicitent son avis sur ce que l’on peut espérer de ces PTSM pour sortir de la pénurie de places adaptées dont il faut bien rappeler qu’elle a été organisée bureaucratiquement depuis des décades pour des raisons budgétaires (cette question s’adresse également aux autres participants ayant part à l’élaboration d’un PTSM, notamment le Dr Place.)
Sans surprise, tous soulignent que l’accent est mis sur les prises en charge ambulatoires. Les animateurs posent une double question : n’est-ce pas un non-sens économique et thérapeutique pour les psychotiques chroniques lourds ?
Au sortir de l’hôpital psychiatrique, explique le Pr Boulenger, le patient se voit systématiquement proposer un suivi, effectivement presque toujours ambulatoire par les structures du secteur, et si nécessaire, en dehors des solutions médico-sociales évoquées ici, avec une solution d’hebergement dont il existe une grande diversité (foyers, appartements thérapeutiques ,…), si tant est qu’il y ait des disponibilités, ce qui est bien sûr un problème majeur, et que le patient l’accepte.
Le Pr Boulenger évoque les expériences canadiennes et britanniques de création d’équipes polyvalentes (psychiatres, moniteurs, infirmiers, travailleurs sociaux) de suivi intensif (24h/24) à l’intérieur de la communauté pour des groupes d’une vingtaine de patients sortis de l’hôpital pour vivre en appartement thérapeutique – si les pathologies sont compatibles avec un tel suivi. Interrogé sur le coût d’un tel dispositif par rapport à des solutions de type plus « asilaires », le Pr Boulenger indique que l’expérience anglaise démontre que ce coût est du même ordre que celui de l’hôpital « ni plus cher, ni sans doute moins cher20 », mais que les patients bénéficient d’une qualité de vie bien supérieure qu’enfermés dans un HP. Ce dispositif a été créé par le secteur sanitaire en remplacement de lits hospitaliers. Quelques dispositifs de ce type, encore rares, ont été déployés en France.
En France, c’est au secteur psychiatrique d’assurer le suivi ambulatoire des patients, mais « les équipes sont totalement débordées… Or il est impossible, au sortir de l’hôpital psychiatrique, de forcer les gens à un suivi ambulatoire, alors les équipes déjà débordées ne vont pas aller les chercher… » C’est ainsi que continue à enfler le flot des laissés pour compte. « Le psychotique chronique est le grand oublié de la psychiatrie publique. » Et d’ajouter, ceci expliquant cela : « il n’existe pas en France des associations de défense des schizophrènes aussi puissantes et structurées que celles qui s’occupent des autistes, alors que les cas sont aussi nombreux voir plus. Cela s’explique entre autre par l’âge et donc le dynamisme des familles des malades. »
Les animateurs rappellent au Pr Boulenger qu’il a également formulé l’opinion, préalablement à cette session, que « les institutions comme la Chesnaie sont certes très utiles mais coûteuses21 » et que « les ARS n’iront malheureusement pas dans le sens de favoriser la création de ce type d’institutions ». Le débat revient sur cette position de (certaines ?) ARS apparemment peu favorable aux établissements de PI qui paraît difficilement compréhensible alors que les patients n’y sont pas « enfermés », qu’ils visent à redonner une autonomie aux patients même gravement atteints et y réussissent souvent, versus une éventuelle préférence pour des offres de prise en charge de type MAS et FAM dont on ne sort que « les pieds devant22 », et alors que les coûts per diem des deux offres sont très comparables, voire favorables aux cliniques de PI, comme le montre l’encadré ci-dessous.
Comparatif du coût journalier23 pour la collectivité en établissement d’aval avec hébergement et en HP, hors forfait journalier24 et sans tenir compte de l’éventuelle diminution de l’AAH25 :
Après ce descriptif résumé, le débat s’oriente vers les perspectives d’avenir, sachant que le Pr Boulenger participe à l’élaboration du PTSM de son territoire. Les animateurs sollicitent son avis sur ce que l’on peut espérer de ces PTSM pour sortir de la pénurie de places adaptées dont il faut bien rappeler qu’elle a été organisée bureaucratiquement depuis des décades pour des raisons budgétaires (cette question s’adresse également aux autres participants ayant part à l’élaboration d’un PTSM, notamment le Dr Place.)
Sans surprise, tous soulignent que l’accent est mis sur les prises en charge ambulatoires. Les animateurs posent une double question : n’est-ce pas un non-sens économique et thérapeutique pour les psychotiques chroniques lourds ?
Au sortir de l’hôpital psychiatrique, explique le Pr Boulenger, le patient se voit systématiquement proposer un suivi, effectivement presque toujours ambulatoire par les structures du secteur, et si nécessaire, en dehors des solutions médico-sociales évoquées ici, avec une solution d’hebergement dont il existe une grande diversité (foyers, appartements thérapeutiques ,…), si tant est qu’il y ait des disponibilités, ce qui est bien sûr un problème majeur, et que le patient l’accepte.
Le Pr Boulenger évoque les expériences canadiennes et britanniques de création d’équipes polyvalentes (psychiatres, moniteurs, infirmiers, travailleurs sociaux) de suivi intensif (24h/24) à l’intérieur de la communauté pour des groupes d’une vingtaine de patients sortis de l’hôpital pour vivre en appartement thérapeutique – si les pathologies sont compatibles avec un tel suivi. Interrogé sur le coût d’un tel dispositif par rapport à des solutions de type plus « asilaires », le Pr Boulenger indique que l’expérience anglaise démontre que ce coût est du même ordre que celui de l’hôpital « ni plus cher, ni sans doute moins cher20 », mais que les patients bénéficient d’une qualité de vie bien supérieure qu’enfermés dans un HP. Ce dispositif a été créé par le secteur sanitaire en remplacement de lits hospitaliers. Quelques dispositifs de ce type, encore rares, ont été déployés en France.
En France, c’est au secteur psychiatrique d’assurer le suivi ambulatoire des patients, mais « les équipes sont totalement débordées… Or il est impossible, au sortir de l’hôpital psychiatrique, de forcer les gens à un suivi ambulatoire, alors les équipes déjà débordées ne vont pas aller les chercher… » C’est ainsi que continue à enfler le flot des laissés pour compte. « Le psychotique chronique est le grand oublié de la psychiatrie publique. » Et d’ajouter, ceci expliquant cela : « il n’existe pas en France des associations de défense des schizophrènes aussi puissantes et structurées que celles qui s’occupent des autistes, alors que les cas sont aussi nombreux voir plus. Cela s’explique entre autre par l’âge et donc le dynamisme des familles des malades. »
Les animateurs rappellent au Pr Boulenger qu’il a également formulé l’opinion, préalablement à cette session, que « les institutions comme la Chesnaie sont certes très utiles mais coûteuses21 » et que « les ARS n’iront malheureusement pas dans le sens de favoriser la création de ce type d’institutions ». Le débat revient sur cette position de (certaines ?) ARS apparemment peu favorable aux établissements de PI qui paraît difficilement compréhensible alors que les patients n’y sont pas « enfermés », qu’ils visent à redonner une autonomie aux patients même gravement atteints et y réussissent souvent, versus une éventuelle préférence pour des offres de prise en charge de type MAS et FAM dont on ne sort que « les pieds devant22 », et alors que les coûts per diem des deux offres sont très comparables, voire favorables aux cliniques de PI, comme le montre l’encadré ci-dessous.
- En cliniques de PI26, il varie de 160 à 180 € pour les adultes, 350 € pour les adolescents, toutes prestations confondues, honoraires médicaux compris ;
- En établissements médicaux-sociaux27, il varie de 130 € pour les FAM28 à 202 € pour les MAS29 ;
- En hôpital public, la journée varie de 440 € à largement plus de 1000 € selon les établissements (se reporter à la grille tarifaire publiée par chaque établissement)
Cette question d’une apparente défaveur de certaines ARS quant aux cliniques de PI semble trouver sa réponse dans les différences entre un établissement médico-social et un établissement de PI ou plus généralement de "psychiatrie institutionnelle" selon la dénomination ayant la préférence du Dr Roger Salbreux.
L’explication réside d’abord dans leur statut : les établissements de PI sont des cliniques privées, appartenant au secteur sanitaire et donc relevant de la tutelle des ARS et du financement par le budget de l’Assurance Maladie. Alors que les établissements médico-sociaux, comme leur nom l’indique, appartiennent au secteur médico-social et donc relèvent d’initiatives d’origines diversifiées30 et notamment de la politique sociale départementale, non sans que les ARS n’aient part aux décisions de création et de gestion puisque prenant en charge tout ou partie du financement selon les types d’établissement31. A cet égard, le Pr Boulenger indique au passage une particularité notable de la Lozère32, le département le plus modestement peuplé et le moins industrialisé de Métropole : il dispose d’un taux d’équipement en établissements médico-sociaux avec hébergement 10 fois supérieur à la moyenne nationale. Le département en effet, sous l’impulsion de l’homme politique local le Dr Jacques Blanc33 et d’un ecclésiastique, l’Abbé Lucien Oziol34, en a fait une activité initialement de bienfaisance puis, de fait, économique à part entière et créatrice d’emplois, en accueillant des personnes d’autres régions. Une stratégie qui n’est pas sans évoquer celle de la Belgique.
Ensuite, les modalités de tarification actuelles sont différentes. Les cliniques sont assujetties à la tarification imposée par l’ARS et subissent d’ailleurs une pression permanente sur ce plan, alors que les établissements médico-sociaux reçoivent une enveloppe à la journée ou globale dans le cadre d’un contrat pluriannuel passé avec l’ARS (CPOM). En tout état de cause, le projet SERAFIN PH devrait aboutir à une refonte complète des modalités de financement35.
En dehors des aspects administratifs et financiers, il y a une autre différenciation importante entre les deux types d’établissements, la typologie des personnes prises en charge : en clinique de PI, il s’agit de malades à dominante psychotique généralement sévères, et de personne encore relativement jeunes (moins de 50 à 60 ans). En médico-social (MAS et FAM), les troubles psychiques sont généralement associés à d’autres pathologies ou handicap comme les déficits intellectuels, de sorte que les personnes prises en charge peuvent rarement être réinsérées, sauf à être replacées dans un autre établissement (EHPAD par exemple après 65 ans). Il en résulte une différence quant au devenir de la personne handicapée en aval de son séjour dans l’établissement, ce que confirme le Dr Place : en PI, le patient est conduit vers une « déstratification36 contre les effets traumatisants de l’expérience psychotique et parfois de l’hospitalisme » par une démarche visant à une reconquête d’autonomie avec une palette de possibilité37 adaptée à chaque cas, associant
Echange de vue sur les méthodes thérapeutiques en usage dans ces établissements :
Même si elles ont fait l’objet de riches échanges entre les intervenants clés de cette session, on ne reviendra pas ici sur les méthodes thérapeutiques de la PI qui ont été largement abordées lors de la session du 26/04/2019 (voir compte-rendu et film documentaire38. Il ne faut pas non plus déduire de la rareté des solutions aval pour les pensionnaires des MAS et des FAM qu’elle soit synonyme d’absence de soins dans ces établissements. On a vu (voir note 11) qu’en moyenne respectivement 22 % dans les MAS et 21 % dans les FAM du personnel d’encadrement appartient aux fonctions thérapeutiques (voir annexe 1). La présence médicale est proche de 1 médecin ETP pour 100 places en MAS ou FAM39 Une moyenne à prendre avec prudence car recouvrant toutes les spécialités y compris généralistes et sans différentiation des types de handicaps des personnes admises
Cette rencontre a été l’occasion de demander au Pr Boulenger d’aborder les thérapies cognitivo-comportementales et la remédiation cognitive, des thérapies sur lesquelles il a beaucoup travaillé comme chercheur en France et à l’étranger, sur lesquelles il a écrit aux organisateurs : elles « ont amplement fait la preuve de leur efficacité mais sont encore malheureusement insuffisamment répandues ». Bien sûr, il ne s’agissait pas dans le cadre de cette rencontre d’une présentation scientifique détaillée, mais d’en évoquer les buts, les modalités et le public concerné.
En tant que médecin-conseil de MAS et FAM, il a commencé à faire évoluer les soins proposés aux résidents d’un accompagnement vers la mise en œuvre de ces thérapies pour les aider restaurer leur autonomie.
Les thérapies cognitivo-comportementales et la remédiation cognitive sont intéressantes, souligne le Pr Boulenger, pour toutes les affections caractérisées par des troubles cognitifs et du comportement, et notamment, en ce qui concerne notre cœur de sujet, pour les autistes et les psychotiques chez qui se développent très vite des troubles cognitifs40. Elles visent à redonner progressivement de l’autonomie aux personnes handicapées dans la gestion du quotidien. Elles sont fondées sur le principe de l’apprentissage des tâches de la vie pratique décomposées en étapes élémentaires : (ré)apprendre à faire une lessive, à mettre la table, à faire son lit, faire des courses, gérer son hygiène, etc. Des méthodes tout simplement fondées sur l’application du bon sens et qui cependant demandent aux encadrants, notamment dans les MAS et les FAM, une formation beaucoup plus spécifique qu’il n’y paraît.
A l’origine centrées sur l’observation comportementale des patients pour repérer les comportements « contre-productifs » et tenter d’y pallier (1ère vague), ces techniques thérapeutiques ont ensuite intégré l’évaluation de la perception que les patients ont de leur environnement et visent à modifier les pensées irrationnelles et les émotions néfastes (2ème vague). La 3ème vague met l’accent sur la prise de conscience et leur acceptation par les patients de leurs pathologies et de leurs conséquences émotionnelles indésirables41.
Une clinique comme celle de Chailles ne dispose pas de moniteurs ayant suivi ce type de formation. Toutefois, comme le font remarquer les animateurs, il y a, en tous cas vu de l’extérieur, une parenté entre certains aspects de la PI et les TCC, notamment les aspects de prise de conscience et de réapprentissage de la vie quotidienne. Des méthodes qui partagent, comme le dit le Pr Boulenger, la même application du bon sens.
L’explication réside d’abord dans leur statut : les établissements de PI sont des cliniques privées, appartenant au secteur sanitaire et donc relevant de la tutelle des ARS et du financement par le budget de l’Assurance Maladie. Alors que les établissements médico-sociaux, comme leur nom l’indique, appartiennent au secteur médico-social et donc relèvent d’initiatives d’origines diversifiées30 et notamment de la politique sociale départementale, non sans que les ARS n’aient part aux décisions de création et de gestion puisque prenant en charge tout ou partie du financement selon les types d’établissement31. A cet égard, le Pr Boulenger indique au passage une particularité notable de la Lozère32, le département le plus modestement peuplé et le moins industrialisé de Métropole : il dispose d’un taux d’équipement en établissements médico-sociaux avec hébergement 10 fois supérieur à la moyenne nationale. Le département en effet, sous l’impulsion de l’homme politique local le Dr Jacques Blanc33 et d’un ecclésiastique, l’Abbé Lucien Oziol34, en a fait une activité initialement de bienfaisance puis, de fait, économique à part entière et créatrice d’emplois, en accueillant des personnes d’autres régions. Une stratégie qui n’est pas sans évoquer celle de la Belgique.
Ensuite, les modalités de tarification actuelles sont différentes. Les cliniques sont assujetties à la tarification imposée par l’ARS et subissent d’ailleurs une pression permanente sur ce plan, alors que les établissements médico-sociaux reçoivent une enveloppe à la journée ou globale dans le cadre d’un contrat pluriannuel passé avec l’ARS (CPOM). En tout état de cause, le projet SERAFIN PH devrait aboutir à une refonte complète des modalités de financement35.
En dehors des aspects administratifs et financiers, il y a une autre différenciation importante entre les deux types d’établissements, la typologie des personnes prises en charge : en clinique de PI, il s’agit de malades à dominante psychotique généralement sévères, et de personne encore relativement jeunes (moins de 50 à 60 ans). En médico-social (MAS et FAM), les troubles psychiques sont généralement associés à d’autres pathologies ou handicap comme les déficits intellectuels, de sorte que les personnes prises en charge peuvent rarement être réinsérées, sauf à être replacées dans un autre établissement (EHPAD par exemple après 65 ans). Il en résulte une différence quant au devenir de la personne handicapée en aval de son séjour dans l’établissement, ce que confirme le Dr Place : en PI, le patient est conduit vers une « déstratification36 contre les effets traumatisants de l’expérience psychotique et parfois de l’hospitalisme » par une démarche visant à une reconquête d’autonomie avec une palette de possibilité37 adaptée à chaque cas, associant
- pour le logement, par exemple appartement thérapeutique (associations satellites) ou logement autonome ou retour en famille propre ou encore en famille d’accueil ;
- pour le suivi médical, HDJ ou suivi ambulatoire ;
- pour la réinsertion, ESAT.
Echange de vue sur les méthodes thérapeutiques en usage dans ces établissements :
Même si elles ont fait l’objet de riches échanges entre les intervenants clés de cette session, on ne reviendra pas ici sur les méthodes thérapeutiques de la PI qui ont été largement abordées lors de la session du 26/04/2019 (voir compte-rendu et film documentaire38. Il ne faut pas non plus déduire de la rareté des solutions aval pour les pensionnaires des MAS et des FAM qu’elle soit synonyme d’absence de soins dans ces établissements. On a vu (voir note 11) qu’en moyenne respectivement 22 % dans les MAS et 21 % dans les FAM du personnel d’encadrement appartient aux fonctions thérapeutiques (voir annexe 1). La présence médicale est proche de 1 médecin ETP pour 100 places en MAS ou FAM39 Une moyenne à prendre avec prudence car recouvrant toutes les spécialités y compris généralistes et sans différentiation des types de handicaps des personnes admises
Cette rencontre a été l’occasion de demander au Pr Boulenger d’aborder les thérapies cognitivo-comportementales et la remédiation cognitive, des thérapies sur lesquelles il a beaucoup travaillé comme chercheur en France et à l’étranger, sur lesquelles il a écrit aux organisateurs : elles « ont amplement fait la preuve de leur efficacité mais sont encore malheureusement insuffisamment répandues ». Bien sûr, il ne s’agissait pas dans le cadre de cette rencontre d’une présentation scientifique détaillée, mais d’en évoquer les buts, les modalités et le public concerné.
En tant que médecin-conseil de MAS et FAM, il a commencé à faire évoluer les soins proposés aux résidents d’un accompagnement vers la mise en œuvre de ces thérapies pour les aider restaurer leur autonomie.
Les thérapies cognitivo-comportementales et la remédiation cognitive sont intéressantes, souligne le Pr Boulenger, pour toutes les affections caractérisées par des troubles cognitifs et du comportement, et notamment, en ce qui concerne notre cœur de sujet, pour les autistes et les psychotiques chez qui se développent très vite des troubles cognitifs40. Elles visent à redonner progressivement de l’autonomie aux personnes handicapées dans la gestion du quotidien. Elles sont fondées sur le principe de l’apprentissage des tâches de la vie pratique décomposées en étapes élémentaires : (ré)apprendre à faire une lessive, à mettre la table, à faire son lit, faire des courses, gérer son hygiène, etc. Des méthodes tout simplement fondées sur l’application du bon sens et qui cependant demandent aux encadrants, notamment dans les MAS et les FAM, une formation beaucoup plus spécifique qu’il n’y paraît.
A l’origine centrées sur l’observation comportementale des patients pour repérer les comportements « contre-productifs » et tenter d’y pallier (1ère vague), ces techniques thérapeutiques ont ensuite intégré l’évaluation de la perception que les patients ont de leur environnement et visent à modifier les pensées irrationnelles et les émotions néfastes (2ème vague). La 3ème vague met l’accent sur la prise de conscience et leur acceptation par les patients de leurs pathologies et de leurs conséquences émotionnelles indésirables41.
Une clinique comme celle de Chailles ne dispose pas de moniteurs ayant suivi ce type de formation. Toutefois, comme le font remarquer les animateurs, il y a, en tous cas vu de l’extérieur, une parenté entre certains aspects de la PI et les TCC, notamment les aspects de prise de conscience et de réapprentissage de la vie quotidienne. Des méthodes qui partagent, comme le dit le Pr Boulenger, la même application du bon sens.
POUR EN SAVOIR PLUS…
Documentation écrite disponible :
Sites internet et pages Facebook :
- CNSA : Rapport de juin 2018 sur l’analyse des comptes administratifs 2016 des ESMS.
- Remédiation cognitive en psychiatrie, article de Nicolas Franck sur l’efficacité de la RC pour les psychotiques in Journal de thérapie comportementale et cognitive (Elsevier Masson 2012), document signalé par le Pr Boulenger.
- CR de la session précédente (20/04/2019) sur la psychothérapie institutionnelle aujourd’hui*. Voir aussi documentaire (1/2 heure) téléchargeable :
https://www.smartrezo.com/n31-france/sante/tv-quoi-apres-l-hopital-psychiatrique-conseil-national-hand.html?vod=16182 - La troisième population, A. DUCOUDRAY & J. POURQUIE, une BD-reportage sur la Clinique de la Chesnaie, Futuropolis 2018
- Psychiatrie institutionnelle en clinique privée, article du Dr Jean-Louis PLACE in L’INFORMATION PSYCHIATRIQUE, volume 95, N°1 janvier 2019 (consacré aux cliniques privées). Une synthèse sous forme de note de lecture de cet article est disponible sur demande*.
- Qu’est-ce que la psychothérapie institutionnelle ? Brève note d’information rédigée42 par le Collectif 100.000 handicapés psychiatriques à l’abandon*.
- Les établissements de psychothérapie institutionnelle en 2019 en France, note établie par le Collectif 100.000 handicapés psychiatriques à l’abandon*.
- Dossier d’information 100.000 PSYCHOTIQUES FRANçAIS A L’ABANDON*, rapport avec synthèse* rédigé43 par le Collectif 100.000 handicapés psychiatriques à l’abandon et remis à M. le Président de la République, M. le Premier ministre, Mme la ministre des Solidarités et de la Santé, Mme la secrétaire d’Etat aux personnes handicapées, M. le Défenseur des Droits et M. le Délégué ministériel à la santé mentale.
Sites internet et pages Facebook :
- Conseil national handicap : https://www.conseil-national-handicap.org/
facebook.com/CNHandicap - Psy4i (Points de vue et informations sur l'organisation de la psychiatrie en France, site animé par le Pr A. Pelissolo) : https://psy4i.fr/
- Collectif 100.000 handicapés psychiatriques à l’abandon : www.tvlocale.fr/au-nom-de-100-000-citoyens-sans-voix/journal.html
- (articles diffusés également sur : https://www.smartrezo.com)
- facebook.com/Collectif-100000-handicapés
ANNEXE 1
Les prises en charge socio-éducatives et thérapeutiques en MAS et FAM44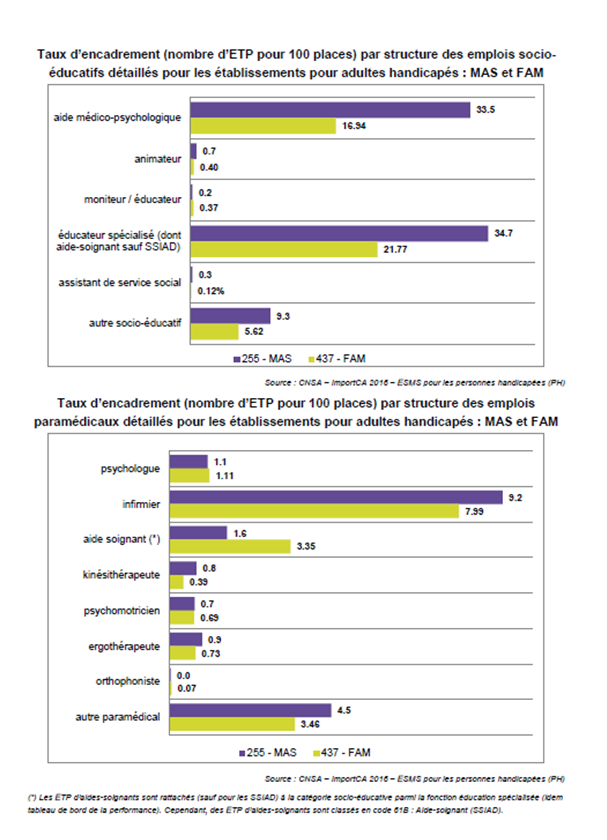

[1] L’expression est de Gilles Vidon, in La Lettre de la Psychiatrie N° 21, 01/1993. Sauf indication contraire, toutes les notes sont de la rédaction.
[2] Sur un total 51.500 en MAS et FAM, chiffres 2016, voir ci après article détaillé..
[3] Voir in fine, § POUR EN SAVOIR PLUS, Dossier d’information 100.000 PSYCHOTIQUES FRANÇAIS A L’ABANDON.
[4] Voir CR de la session précédente (20/04/2019). Voir in fine § Pour en savoir plus.
[5] En rappelant qu’une clinique comme La Chesnaie n’accueille pas exclusivement quoique très majoritairement (à 95 %) des patients adressés par l’hôpital public mais aussi, le cas échéant, en accès direct.
[5] En rappelant qu’une clinique comme La Chesnaie n’accueille pas exclusivement quoique très majoritairement (à 95 %) des patients adressés par l’hôpital public mais aussi, le cas échéant, en accès direct.
[6] Professeur Emérite de psychiatrie d’adultes à l’Université de Montpellier, ancien chercheur associé à l’institut national américain de santé (NIMH), ancien directeur de recherche à l’INSERM, ancien professeur à l’Université de Sherbrooke (Canada),
[7] Dont 2 MAS et 2 FAM accueillant des personnes handicapées psychiques. L’association gère aussi 3 foyers de vie, des foyers d’hébergement, des ESAT, un IME, un SESSAD, etc. Une palette très large.
[8] Ancien président du comité éthique et scientifique de la Fondation Internationale de Recherche Appliquée sur le Handicap (FIRAH), ancien Secrétaire Général du Conseil national handicap, ancien président de l’Association Internationale de Recherche scientifique en faveur des personnes Handicapées Mentales (AIRHM), initiateur des Centres d’Action Médico-Sociaux Précoce (CAMSP), ancien chercheur au CESAP (Comité d'Études, d'Éducation et de Soins Auprès des Personnes Polyhandicapées),…
[8] Ancien président du comité éthique et scientifique de la Fondation Internationale de Recherche Appliquée sur le Handicap (FIRAH), ancien Secrétaire Général du Conseil national handicap, ancien président de l’Association Internationale de Recherche scientifique en faveur des personnes Handicapées Mentales (AIRHM), initiateur des Centres d’Action Médico-Sociaux Précoce (CAMSP), ancien chercheur au CESAP (Comité d'Études, d'Éducation et de Soins Auprès des Personnes Polyhandicapées),…
[9] En Occitanie.
[10] C’est-à-dire aux personnes trop lourdement handicapées pour un suivi dans la communauté (= dans le cadre de vie ordinaire) par les dispositifs classiques du secteur psychiatrique, notamment SAVS et SAMSAH. A noter que ces derniers sont multi-handicaps et largement saturés.
[11] Source CNSA : Rapport de juin 2018 sur l’analyse des comptes administratifs 2016 des ESMS. L’analyse précise que dans les MAS, pour 100 places, 80 encadrants exercent dans les fonctions éducatives, pédagogiques ou sociales, et 22 dans les fonctions thérapeutiques. En FAM, ces chiffres sont respectivement de 45 et 21. Données compilées par le Collectif.
[12] Source CNSA : Rapport de juin 2018 déjà cité.
[14] Le raccourci lapidaire est d’un participant.
[14] Informations réunies par le Collectif, certaines fournies par le Pr Boulenger.
[15] Rapport de juin 2018 déjà cité. Chiffres 2010 cités dans DREES, ÉTUDES ET RECHERCHE N° 123, octobre 2012.
[16] CNSA, chiffres clés de l’autonomie 2016.
[17] DREES, voir note 15. On y apprend également que « fin 2010, 14 % des MAS sont gérées par un établissement public hospitalier contre 6 % des FAM ».
[18] Voir note 15. Le même document, citant l’enquête ES 2006, donne la répartition suivante en termes de patients (et non de places) : 10,6% de résidents souffrant de « déficience du psychisme » en MAS, contre 20 % en FAM. Les chiffres pour la déficience intellectuelle sont de 38,7% (MAS) et 40,6% (FAM).
[19] Chiffre à rapprocher de celui cité par le même IRDES sur les créations de places 1990-2011 (13.000), voir supra.
[20] En rappelant que l’hôpital public français est beaucoup plus cher, non sans raisons, certaines valables (voir CR de la session du 26/04/2019) que les institutions de type PI ou MAS et FAM. Voir encadré infra.
[20] En rappelant que l’hôpital public français est beaucoup plus cher, non sans raisons, certaines valables (voir CR de la session du 26/04/2019) que les institutions de type PI ou MAS et FAM. Voir encadré infra.
[21] L’encadré ci-cpntre montrera que ce n’est pas le cas.
[22] Expression employée par un participant non médecin.
[23] Données réunies parle Collectif, sauf indication contraire.
[24] 20 € (en MAS), 15 € (en établissement psychiatrique) restant à charge du patient ou de sa complémentaire.
[25] L’AAH est réduite de 70 %, soit une économie quotidienne pour les finances publiques d’environ 20 €.
[26] Et indépendantes de grands groupes financiers. Après la fermeture de la clinique de Freschines (41) en 2013, il ne reste que 4 cliniques de PI en France. Et encore, une seule accueille des patients de tous âges et pour la durée nécessaire : La Chesnaie, près de Blois. Source chiffres : Direction de La Chesnaie. Voir aussi note 1 : les établissements de PI ne sont pas uniquement des établissements d’aval aux HP.
[27] Il s’agit du « coût administratif » en internat « hors recettes en atténuation », basé sur une analyse des comptes administratifs de 87 % des MAS et des FAM, menée par la CNSA. Source : Rapport de juin 2018 déjà cité.
[28] Cette moyenne recouvre une forte variabilité (de 1 à 4). Une participation (graduée et plafonnée) est à charge du résident en complémnt de ce coût administratif : le prix journalier total serait de l’ordred de 200 € en moyenne. Si le département doit compléter la participation du résident, la réduction d’AAH (note 24) s’applique.
[29] Cette moyenne recouvre une variabilité assez homogène (+/- 15 %). Tous les frais, hébergement et médicaux, sont financés par un prix à la journée payé par l’Assurance Maladie. Une précédente étude statistique (Repères statistiques N°6, 2017) de la CNSA sur ¾ des MAS en 2014 donnait un coût administratif moyen de 209 €.
[30] En dehors des fondations associatives, de nombreuses MAS ont été créées par des hôpitaux publics et le sont encore, voir par exemple le projet de Ravenel dans les Vosges, mais le département joue un rôle clé.
[31] Les MAS sont intégralement financées par l’Assurance Maladie. Les FAM sont dits à double financement (département et Assurance Maladie pour les frais médicaux). Foyers de Vie et d’Hébergement sont financés par le département avec participation graduée et plafonnée du résident. Voir détails note 27 à 29.
[32] S’y trouve aussi l’Hôpital de St Alban, patrie de la psychiatrie institutionnelle et pionnier de la « désinstitutionnalisation » (= déshospitalisation, terme qui serait plus adéquat selon le Dr Salbreux) dans les années 50, sous la houlette du Dr François Tossquelles (1912-1994) qui a laissé son nom à l’établissement.
[33] J. Blanc, né en 1939, médecin, fut maire de La Canourgue, sénateur, député et conseiller général de la Lozère, président du Conseil régional Languedoc-Roussillon, et secrétaire d’Etat.
[34] Abbé L. Oziol, 1920-2005, fondateur notamment de l’association le Clos du Nid (voir note 7).
[35] SERAFIN-PH : Réforme pour une adéquation des financements aux parcours des Personnes handicapées en termes de services et d’établissements. Concerne aussi bien sûr le handicap psychique et mental. Voir en particulier https://handicap.gouv.fr/les-aides-et-les-prestations/reforme-de-la-tarification-des-etablissements-de-services-pour-personnes/article/serafin-ph
[36] Ce terme métaphorique est employé par le Dr Place.
[37] Mais hors secteur, dont les structures sont saturées.
[39] Source CNSA : Rapport de juin 2018 déjà cité.
[40] « Dans la schizophrénie, quatre patients sur cinq présentent un déficit cognitif selon les normes établies pour la population générale. Par ailleurs, tous les patients subissent une dégradation de leurs performances cognitives par rapport à leur fonctionnement prémorbide, même si celles-ci ne tombent pas toujours en dessous du seuil de normalité. Dans le trouble bipolaire, un patient sur trois présente des troubles cognitifs résiduels en dehors des accès thymiques. » Nicolas Franck, voir in fine § POUR EN SAVOIR PLUS.
[41] Ce résumé très « vulgarisant » est de la rédaction. Voir ci-après § POUR EN SAVOIR PLUS.
[42] Sous la supervision scientifique des Dr Roger Salbreux et J.L. Place.
[43] Sous la supervision scientifique du Dr Roger Salbreux.
[44] Extrait du Rapport de juin 2018 CNSA déjà cité
[44] Extrait du Rapport de juin 2018 CNSA déjà cité
150000 citoyens sans visage
Lien :?
Réagissez, commentez !
- Aucun commentaire pour l'instant
